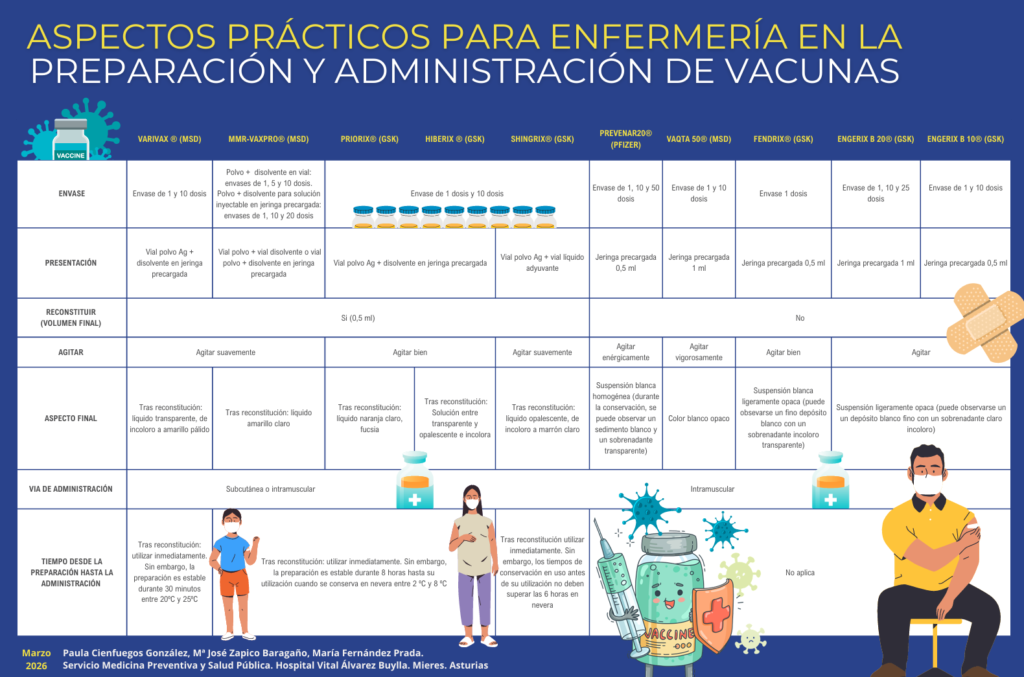
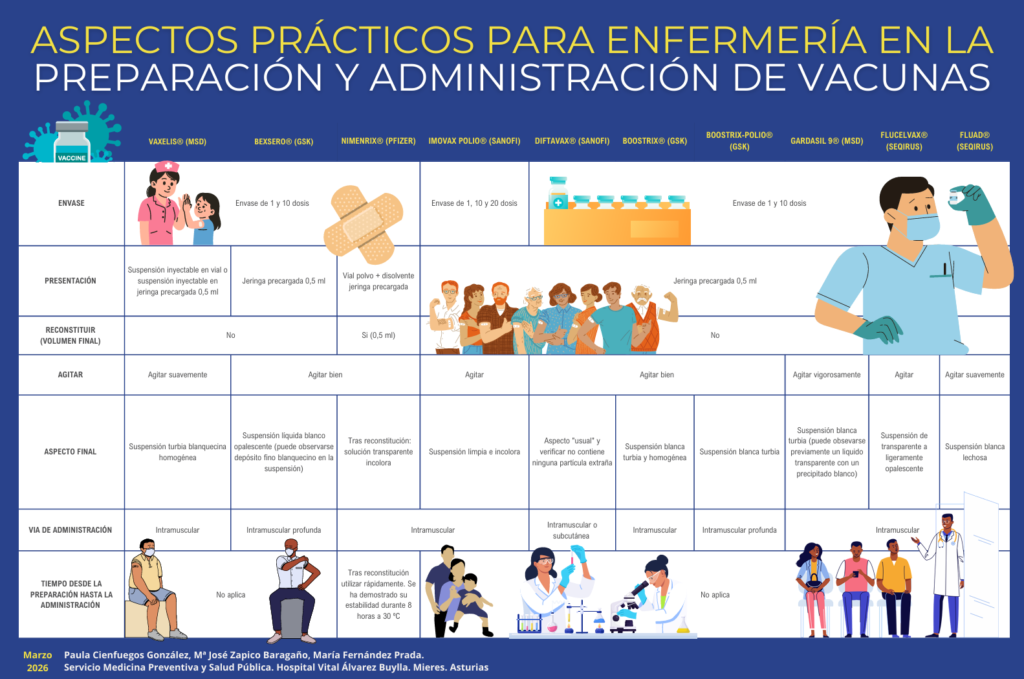
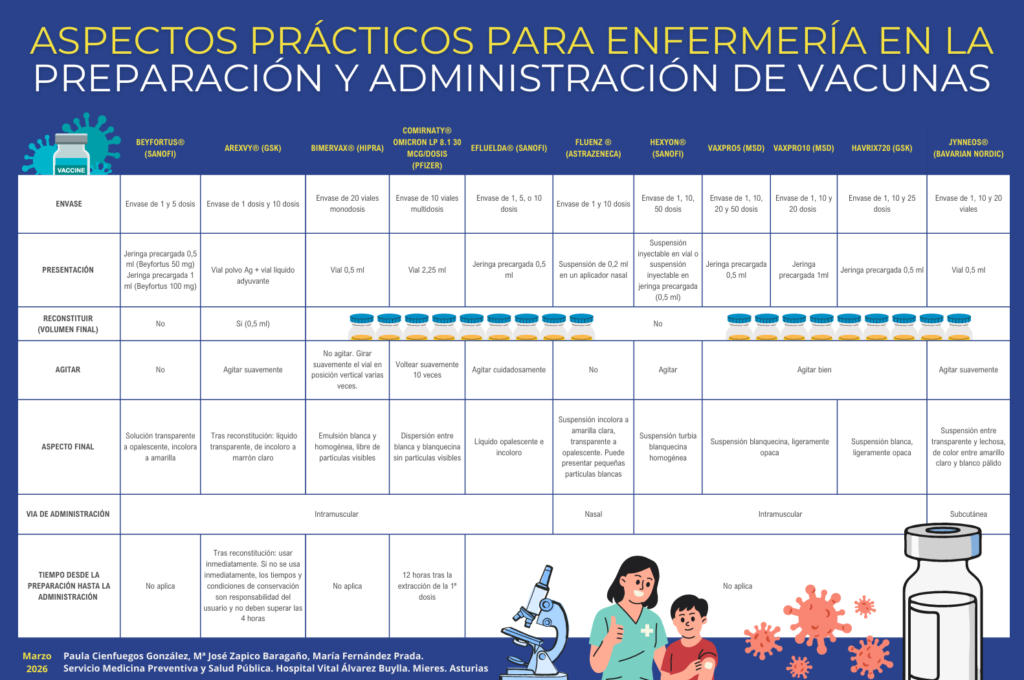
Las reactivaciones del virus varicela zóster suponen un factor de riesgo modificable para padecer demencia
Polisky V, Littmann M, Triastcyn A et al. Varicella-zoster virus reactivation and the
risk of dementia. Nature Medicine 2025;31:4172-4179
https://www.nature.com/articles/s41591-025-03972-5
El virus varicela zóster (VVZ) es un virus neurotrópico que establece latencia a largo plazo y su reactivación se asocia con una amplia variedad de síntomas entre los que se incluye el herpes zóster. Igualmente se ha implicado en el desarrollo de cuadros de demencia, aunque sin mucha precisión. A la vista de lo anterior los autores presentan un análisis longitudinal a gran escala de las historias clínicas de más de 100 millones de personas de los Estados Unidos (de la base de datos multi-center Optum EHR) y demuestran, tras controlar por cerca de una 400 características del tipo de demografía, factores socioeconómicos, comorbilidades, ingesta de medicación, correlatos de consultas sanitarias, calidad de los registros de salud y cambios en las guías clínicas, que existe una relación consistente entre las reactivaciones del virus con la demencia. Adicionalmente encuentran que los cuadros recurrentes de herpes zóster se asocian con un aumento del riesgo de demencia al comparar con un único episodio de zóster y también encuentran que la exposición a vacunas frente al zóster se asocia con una reducción del riesgo de cuadros de demencia en comparación con la vacuna antineumocócica polisacárida simple de 23 serotipos utilizada como control. Más aún, la reducción del riesgo de demencia tras la administración de la vacuna atenuada frente al herpes zóster se desvanece a medida que transcurre el tiempo y estaba altamente correlacionada con el waning de la protección vacunal frente a zóster. La reducción del riesgo entre los tres y cinco años tras la exposición a la vacuna fue mayor en aquellos que recibieron múltiples dosis de vacuna recombinante en relación con los que recibieron una y en aquellos con riesgo elevado de padecer zóster.